Zeckensaison in München: Wann beginnt sie – und was tun nach einem Stich?
Die kurze Antwort: wetterabhängig. Sobald es über längere Zeit mild ist, werden diese Blutsauger aktiver – in Wiesen, Parks, Gärten und am Waldrand. Hier bekommen Sie einen klaren, praxisnahen Fahrplan: Start & Hauptphase, typische Beschwerden, wann zum Arzt, richtiges Entfernen – plus Unterschiede zwischen Borreliose und FSME sowie die Rolle der FSME-Impfung.
Tipp: Wenn Sie nach der Google-Frage „wann beginnt …“ suchen, springen Sie direkt zu Start & Hauptphase.

Kurzantwort: Start, Hauptphase, Arzt-Trigger
Wann beginnt die Zeckensaison?
Bei länger mildem Wetter
Wenn es über längere Zeit mild ist, steigen Aktivität und Kontaktwahrscheinlichkeit – besonders an warmen, feuchten Tagen.
Wann ist die Hauptphase?
Warm + feucht
Höchstes Risiko in dichter Vegetation: hohes Gras, Unterholz, Waldrand – auch Parks und Gärten.
Wann zum Arzt?
Wanderröte/Fieber
Wenn die Rötung größer wird oder ringförmig „wandert“, bei Fieber oder bei neurologischen Beschwerden: bitte abklären.
Merksatz: entfernen → desinfizieren → Foto/Datum → 4 Wochen beobachten → bei Wanderröte/Fieber ärztlich abklären.
Wann beginnt die Saison – und warum ist das „wetterabhängig“?
Evergreen-Regel
Diese Parasiten brauchen keine „Sommerferien“. Entscheidend ist: über längere Zeit mild. Dann werden sie aktiver – und damit steigt die Wahrscheinlichkeit eines Stichereignisses. Feuchtigkeit begünstigt Kontakt: Wo Vegetation dicht ist, ist das Risiko höher als auf trockenen, offenen Flächen.
- Mild über mehrere Tage/Wochen → Aktivität steigt
- Warm + feucht → besonders viele Kontakte
- Dichte Vegetation (Gras/Unterholz) → typische „Hotspots“
München: warum das Thema relevant ist
Kontakt ist nicht nur „im Wald tief drin“ möglich, sondern im Alltag: Park, Garten, Hundespaziergang, Spielplatz, Joggen. Für FSME ist zusätzlich die Risikogebiets-Einstufung wichtig – deshalb lohnt der Blick auf offizielle Infos.
Symptome nach Stich: was ist normal, was sollte man ernst nehmen?
Häufige Reaktion (oft harmlos)
- kleine Rötung an der Einstichstelle
- leichter Juckreiz oder Brennen
- lokale Schwellung/Druckempfindlichkeit
Warnzeichen (bitte abklären)
- Wanderröte: ringförmig, zunehmend, „wandert“
- Fieber, Müdigkeit, Kopf-/Gliederschmerzen
- neurologische Beschwerden (Nackensteife, Taubheit, Lähmungen)
Praxis: Diagnostik · CRP
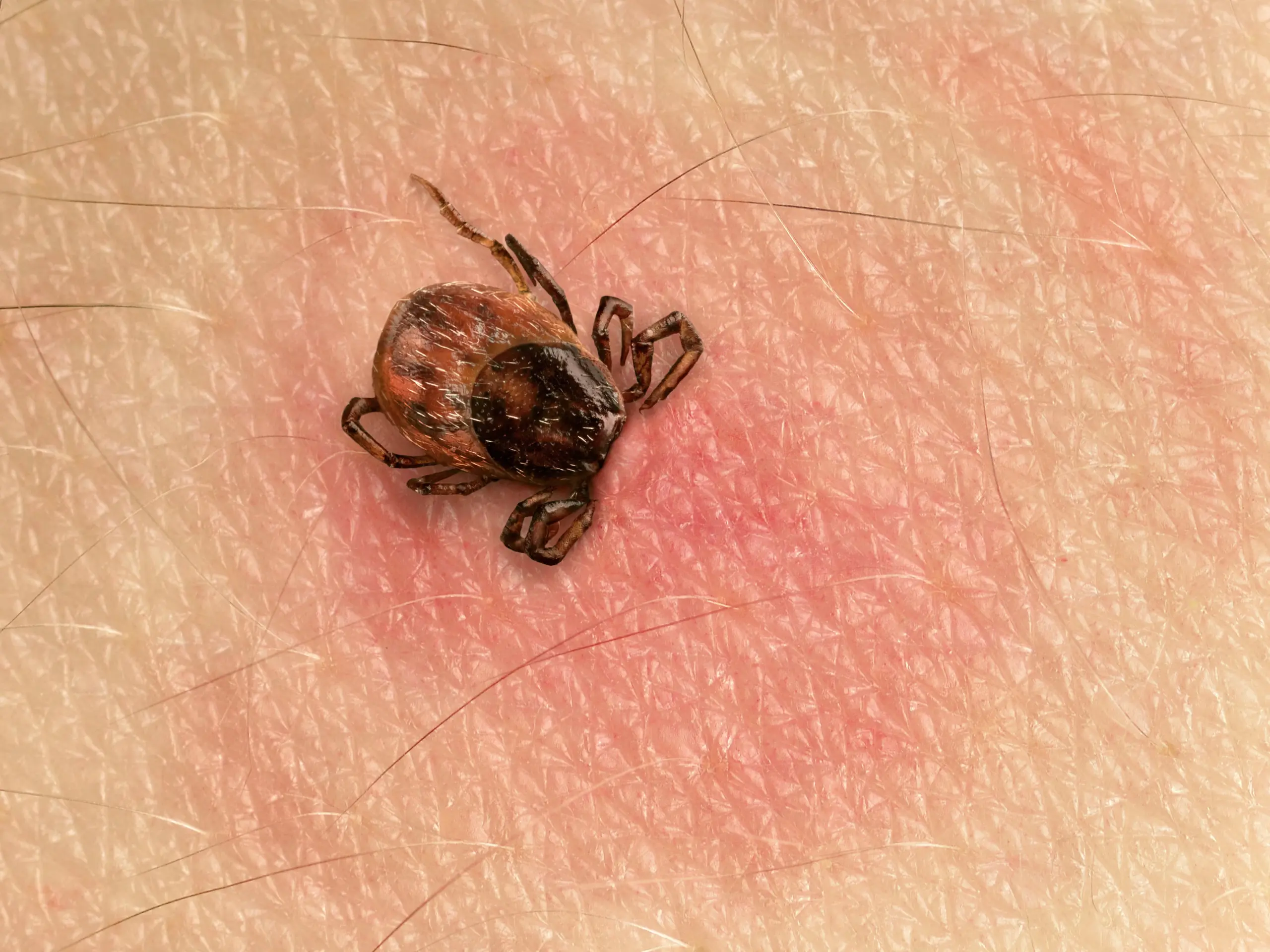
„Roter Kreis“: Wann wird eine Rötung kritisch?
Typisch harmlos
Eine kleine, lokale Rötung direkt um die Einstichstelle kann eine normale Reaktion sein – besonders in den ersten 24–48 Stunden. Sie ist oft klein, bleibt stabil und klingt wieder ab.
- klein, nicht zunehmend
- eher punktförmig/um den Einstich
- Rückgang nach 1–2 Tagen
Typisch abklärungsbedürftig
Kritischer ist eine Rötung, die größer wird, ringförmig erscheint oder „nach außen wandert“. Das passt zur Wanderröte und sollte ärztlich beurteilt werden – besonders, wenn zusätzlich Fieber oder Schmerzen auftreten.
- zunehmend in Größe
- ringförmig oder sich ausbreitend
- plus Allgemeinsymptome (Fieber, Müdigkeit)
Wann zum Arzt?
Bitte abklären lassen, wenn…
- Rötung größer wird oder ringförmig „wandert“
- Fieber oder starke Kopf-/Gliederschmerzen auftreten
- neurologische Symptome dazukommen
- Entfernung unklar war
- Kind, Schwangerschaft oder Immunschwäche vorliegt
Faustregel: Lieber einmal zu früh als einmal zu spät – besonders bei zunehmender Rötung oder Fieber.
Schneller Selbst-Check (zu Hause)
- Entfernen (sofort), desinfizieren, Datum/Uhrzeit notieren
- Foto der Stelle (für Verlauf)
- 4 Wochen beobachten: Rötung/Wanderröte? Fieber? Beschwerden?
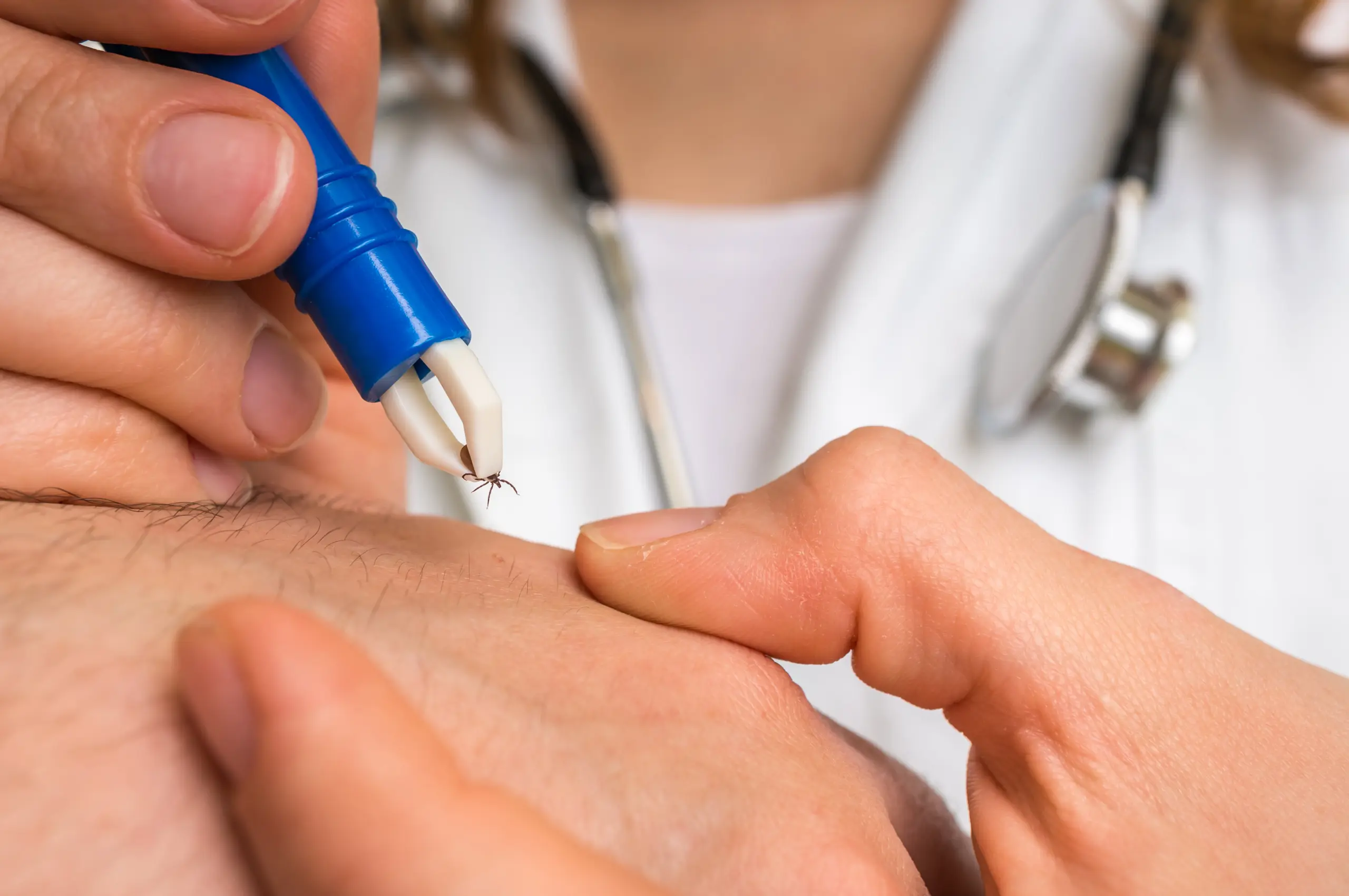
Richtig entfernen: Schritt-für-Schritt (ohne Mythen)
So geht’s sicher
- Pinzette/Entfernungskarte hautnah ansetzen
- langsam gerade herausziehen
- nicht drehen, quetschen, Öl/Kleber verwenden
- danach desinfizieren und 4 Wochen beobachten
„Kopf stecken geblieben?“
Häufig bleiben kleine Mundwerkzeuge zurück. Das kann lokal reizen, ist aber meist kein Notfall. Bei Entzündung, Eiter, zunehmender Schwellung oder starken Beschwerden: bitte vorstellen.
24-Stunden-Plan nach Stich
Sofort (Minute 0–30)
- entfernen
- desinfizieren
- Datum/Uhrzeit notieren
- Foto der Stelle
Tag 1–2
- Stelle 2× täglich kontrollieren
- auf Fieber/Schmerzen achten
- bei zunehmender Rötung → Abklärung
Woche 1–4
- auf Wanderröte achten (ringförmig, zunehmend)
- bei Allgemeinsymptomen (Fieber, starke Kopf-/Gliederschmerzen) → ärztlich vorstellen
- Impfstatus gegen FSME prüfen, wenn regelmäßige Aufenthalte im Grünen
Borreliose: worauf es wirklich ankommt
Das frühe Leitsymptom
Der wichtigste frühe Hinweis ist die Wanderröte. Sie ist meist ringförmig, nimmt an Größe zu und tritt zeitlich verzögert nach dem Stich auf. Früh erkannt ist die Erkrankung häufig gut behandelbar.
- ringförmig oder flächig, zunehmend
- oft nicht stark schmerzhaft
- kann mit Müdigkeit/Fieber einhergehen
Später möglich (selten, aber wichtig)
Unbehandelt kann es später zu Nerven-, Gelenk- oder Herzbeteiligung kommen. Deshalb gilt: bei typischer Rötung oder Symptomen lieber früh abklären.
Merke: Eine Impfung gibt es nicht – deshalb sind Früherkennung und rechtzeitige Behandlung entscheidend.
FSME: warum Prävention so wichtig ist
Worum geht’s?
FSME ist viral und kann neurologisch schwer verlaufen. Weil es keine gezielte Standardtherapie gibt, ist Prävention besonders wichtig: Schutzmaßnahmen + passende Impfung in Risikogebieten.
Offizielle Infos
Wenn Sie häufig draußen sind (Hund, Sport, Garten), lohnt eine individuelle Impfberatung.
FSME-Impfung: was möglich ist – und was nicht
Kann
- Schutz vor FSME (v. a. in Risikogebieten)
- geeignet für Kinder und Erwachsene (altersabhängig)
- Auffrischung hält den Schutz stabil
Kann nicht
- kein Schutz vor Borreliose
- kein Ersatz für Kleidung/Repellent/Absuchen
Nebenwirkungen sind meist mild (z. B. lokale Schmerzen, Müdigkeit). Bei Fragen beraten wir individuell.
Stiche verhindern: der Praxis-Check für Alltag, Sport & Garten
Vorher (Kleidung & Mittel)
- lange, helle Kleidung (Arme/Beine bedeckt), feste Schuhe
- Repellents (DEET/Icaridin/PMD) gemäß Etikett
- bei Sport/Garten: Socken über die Hose als einfache Barriere
Nachher (Routine, die wirkt)
- gründlich absuchen: Haaransatz, Achsel, Leiste, Kniekehle
- kurzes Duschen hilft beim Auffinden
- Partner-Check bei schwer einsehbaren Stellen
Best-Practice: Die beste Prävention ist nicht „perfekte Natur meiden“, sondern eine konsequente Routine: Schutz + Absuchen + frühes Entfernen.
Kinder, Familie & Haustiere
Kinder
Bei Kindern lohnt ein tägliches „Abend-Ritual“: Kopf/Haaransatz, hinter den Ohren, Achseln, Kniekehlen, Leisten. Wichtig: ruhig bleiben, zügig entfernen, Verlauf beobachten.
- helle Kleidung für bessere Sicht
- feste Routine nach draußen
- bei Fieber/Wanderröte: Abklärung
Haustiere
Tiere können Parasiten in Wohnung/Auto bringen. Tierärztliche Prophylaxe ist sinnvoll – zusätzlich: nach Spaziergängen Fell und Haut kontrollieren.
- Tierarzt-Schutz (Spot-on/Halsband je nach Tier)
- Fell-Check nach Outdoor-Zeit
- Schlafplätze regelmäßig reinigen
FAQ
Wann beginnt die Zeckensaison?
Wenn es über längere Zeit mild ist. Wetter ist entscheidend, nicht der Kalender.
„Roter Kreis“ nach Stich – wann wird es kritisch?
Kritisch ist eine Rötung, die größer wird, ringförmig ist oder „wandert“ (Wanderröte) – besonders mit Fieber oder Schmerzen.
Zeckenbiss: wann zum Arzt?
Bei Wanderröte, Fieber, starken Kopf-/Gliederschmerzen, neurologischen Symptomen oder Unsicherheit über die Entfernung.
Schützt die FSME-Impfung vor Borreliose?
Nein. Die Impfung schützt vor FSME, nicht vor Borreliose. Früherkennung (z. B. Wanderröte) bleibt entscheidend.
Hinweis: Diese Informationen ersetzen keine ärztliche Beratung im Einzelfall.
